
En los últimos meses, se han publicado diversos estudios que apuntan a las posibles secuelas de la covid-19.
Siete meses después de que emergiera la covid-19, se ha confirmado el contagio de más de 20 millones de personas y se considera que alrededor de 12 millones se han «recuperado».
Mientras la comunidad científica busca una vacuna efectiva contra el SARS-CoV-2, los médicos tratan de entender las consecuencias a medio y largo plazo que puede provocar el virus a aquellos que han estado expuestos.
- Qué se sabe del daño que el covid-19 puede causar en los pacientes asintomáticos
- Los gráficos que muestran dónde se está propagando más el coronavirus en el mundo (y qué está pasando en América Latina)
Una serie de estudios publicados en los últimos meses y la observación clínica de profesionales que están en primera línea ofrecen claves sobre las posibles secuelas de la enfermedad.
No obstante, es imposible determinar en este momento si esas posibles secuelas identificadas son temporales o permanentes.
Se sabe, por ejemplo, que algunos síntomas pueden persistir no solo en los casos más graves de la enfermedad y que, además del daño a los pulmones, el SARS-CoV-2 puede afectar al corazón, los riñones, el intestino, el sistema vascular e incluso el cerebro.
Dificultad respiratoria
El neumólogo Gustavo Prado, del Hospital Alemán Oswaldo Cruz en Sao Paulo (Brasil), asegura que ha recibido un significativo volumen de pacientes que registraron una covid-19 moderada y que sufren, por ejemplo, cansancio y dificultad respiratoria.
Uno de los primeros estudios sobre la función pulmonar de los pacientes que habían sido dados de alta en China mostró, el pasado abril, que la reducción de la capacidad pulmonar era una de las principales consecuencias observadas, incluso entre aquellos que no estuvieron en estado crítico.
Difundido en abril en la publicación especializada European Respiratory Journal, el informe subrayaba la incidencia de un fenómeno similar en epidemias causadas por otros tipos de coronavirus, como el SARS y el MERS, en los que esta secuela duraba meses o años en algunos casos.
Recientemente, un estudio publicado en el Journal of the American Medical Association (JAMA, por sus siglas en inglés) concluyó que, entre 143 pacientes evaluados en Italia, solo el 12,6% había sido ingresado en cuidados intensivos, pero el 87,4% reportaba la persistencia de al menos un síntoma -entre ellos, fatiga y dificultad respiratoria- más de dos meses después de ser dados de alta.
«Hemos visto una demora en la recuperación total de pacientes que estuvieron en condiciones moderadas [de la enfermedad]», señala el neumólogo João Salge, del centro brasileño Fleury.
Muchos de estos pacientes, indica, vuelven a sus actividades diarias, pero siguen sufriendo cansancio o ven su productividad o calidad de vida afectadas.
El médico recomienda a estos grupos que realicen ejercicio físico, respetando las limitaciones del momento, y que traten de desafiar a su organismo paulatinamente para que se recupere.
No obstante, aún se desconoce cuánto pueden durar estos síntomas.
Fibrosis pulmonar
En los casos más severos, es posible que se produzcan secuelas permanentes, como fibrosis pulmonar, una enfermedad crónica caracterizada por el daño al tejido pulmonar y la formación de cicatrices.
«La cicatriz llena el espacio, pero no tiene la misma elasticidad, las mismas características, que el tejido original», explica Prado.
De ahí que el pulmón se expanda menos o con mayor dificultad, con la consecuente pérdida de la eficacia en cuanto al intercambio gaseoso. Junto a la capacidad respiratoria reducida, se produce la disnea y la fatiga.
Advertencia: El contenido de sitios externos y terceras partes puede contener publicidad
Final de la publicación de Youtube número de BBC News Mundo
La fibrosis puede ser causada por una inflamación intensa y extensa que el cuerpo causa para tratar de expulsar al virus del cuerpo. En este caso, es una consecuencia del proceso natural de reparación del tejido dañado.
Pero también puede ser resultado del tratamiento en sí mismo, cuando el paciente está intubado, por ejemplo.
«Pese a que es necesaria en síndromes respiratorios severos, una ventilación inadecuada puede imponer presión en el tejido pulmonar, por una excesiva distensión, al mantener una presión alta en el llenado de los pulmones o por el desmesurado suministro de oxígeno», ejemplifica Prado.
Se denomina «lesión pulmonar inducida por la ventilación mecánica» o VILI (del inglés ventilator-induced lung injury), que puede derivar en fibrosis.
Síndrome post-UCI
El periodo prolongado en el hospital también incrementa las posibilidades de que se produzca otro problema, que afecta a aquellos con infecciones severas: el síndrome post-UCI.
Lejos de ser exclusivo de la covid-19, este tipo de daño caracteriza a otros muchos síndromes de respiración severos.
Aunque una particularidad del nuevo coronavirus es el hecho de que el intervalo de hospitalización para pacientes contagiados de la enfermedad es habitualmente mayor, lo que aumenta la probabilidad de la aparición de este tipo de secuela.
«Permanecen entubados por mucho tiempo, traqueostomizados, en ECMO (acrónimo del inglés extracorporeal membrane oxygenation u «oxigenación por membrana extracorpórea», que consiste en usar una máquina que hace la función del corazón y los pulmones y bombea la sangre)», señala la neumóloga e investigadora Margareth Dalcolmo, de la Fundación Oswaldo Cruz (Fiocruz), el principal centro de investigación en salud de Brasil y el mayor de América Latina.
- Respiración extracorpórea, la extraordinaria tecnología que ayuda a salvar vidas en la epidemia de coronavirus
El síndrome post-UCI puede incluir la pérdida de fuerza muscular, cambios en la fuerza motora o sensibilidad debido a la disfunción del nervio, a la depresión, ansiedad, cambios cognitivos, deterioro de la memoria y de la capacidad para razonar.

Los casos severos de la covid-19 son una minoría, alrededor del 5%. Sin embargo, frente a una pandemia de estas características, un porcentaje pequeño puede resultar en un número alto de afectados en total.
Entre los alrededor de 20 millones de afectados, por ejemplo, un 5% se convierte en 1 millón de personas.
En ese sentido, Prado, del hospital alemán Oswaldo Cruz, subraya que parte de estas personas necesitará ser monitoreada por un tiempo.
«Y la mayoría de pacientes aún pertenecen a la población económicamente activa. Necesitamos desmitificar la idea de que [los afectados] solo son los mayores con comorbilidades», puntualiza.
«Zona cero»
Los pulmones son una suerte de «zona cero» para el SARS-CoV-2. Una vez que el virus consigue cruzar nuestra barrera inmunológica y se establece en nuestros pulmones, sigue dañando otros órganos.
Un artículo publicado en abril en la revista especializada Science destacaba que una posible señal para las zonas más vulnerables del cuerpo puede ser aquellas ricas en los receptores ACE2 (enzima de conversión de la angiotensina 2).
- «Un enemigo increíblemente astuto»: por qué el coronavirus se propaga con tanta eficacia entre los humanos
Con la función de regular la presión sanguínea, estas proteínas permanecen en la superficie de las células y son usadas como puerta de acceso por el virus, que utiliza la estructura de las células para reproducirse.
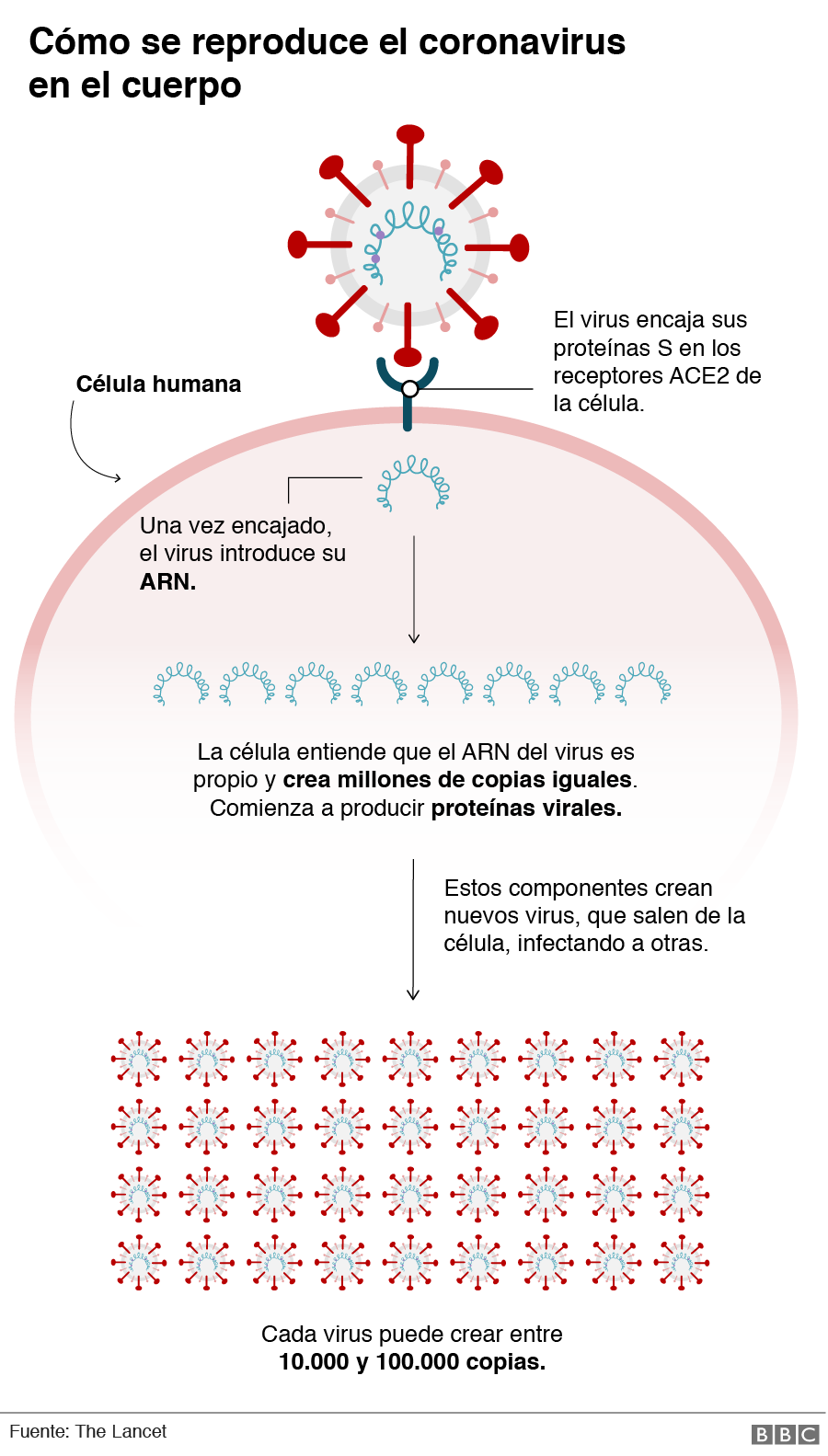
Además de los pulmones (específicamente, los alvéolos pulmonares), las ACE2 también se encuentran en órganos como el corazón, el intestino y los riñones, que han sufrido mayores daños en pacientes en condición más grave.
«Por eso decimos que la covid-19 es una enfermedad sistémica, y no solo una enfermedad respiratoria», apunta Dalcomo, de Fiocruz.
Los científicos aún están investigando si este daño es causado directamente por el virus o por factores indirectos vinculados a la enfermedad.
Una posibilidad, por ejemplo, es que la «tormenta inflamatoria» que genera el sistema inmunológico para tratar de combatir el virus, llenando el cuerpo de citocinas, acabe dañando esos órganos. Parte de ello puede ser consecuencia de la infección en sí misma.
- Qué es la tormenta de citocinas que sufren algunos pacientes graves de covid-19
Riñones y corazón
Sea cual sea la causa, los científicos buscan entender cuáles de estos efectos tienen consecuencias a corto, mediano o largo plazo.
Un estudio reciente -con resultados preocupantes- llevado a cabo en Alemania halló que, de 100 pacientes recuperados, el 78% registró algún tipo de anomalía en el corazón más de dos meses después de ser dado de alta.
La mayoría (67%) había experimentado una forma leve de la enfermedad y ni siquiera habían sido hospitalizados.
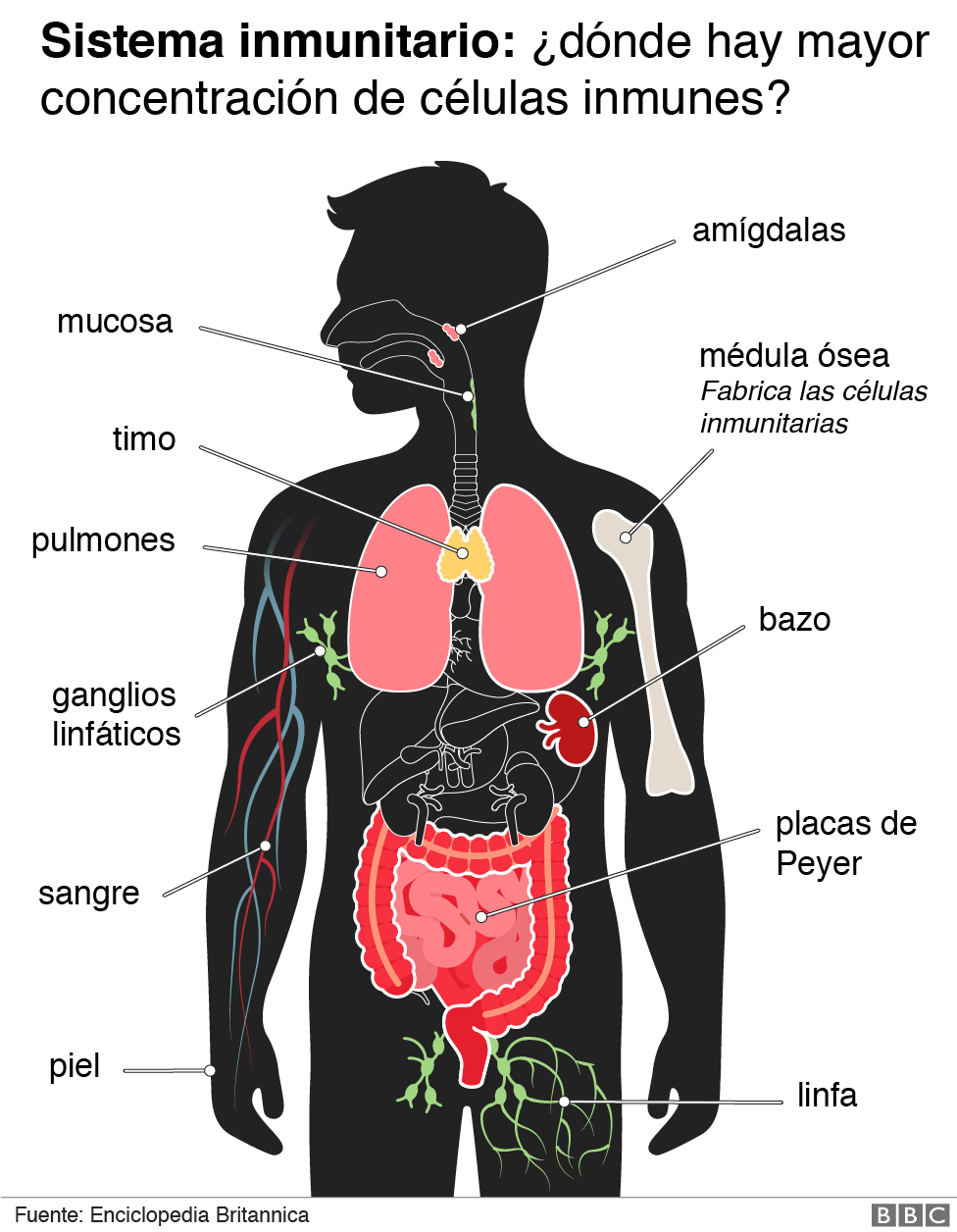
En el caso de los riñones, la evidencia muestra una alta incidencia de agotamiento entre los casos más graves de covid-19.
Un amplio estudio con datos de pacientes ingresados en Nueva York entre el 1 de marzo y el 5 de abril reveló que, de 5.449, más de un tercio (1.993) había desarrollado insuficiencia renal aguda.
Cerebro
La incidencia de una serie de síntomas neurológicos, que van desde la confusión mental al deterioro cognitivo o el delirio, también ha sido documentada entre pacientes con el nuevo coronavirus.
- Los médicos que advierten de los efectos que el covid-19 puede tener en el cerebro
En Brasil, un equipo de trabajo del Instituto del Cerebro ligado a la Pontificia Universidade do Rio Grande do Sul (PUCRS), investiga, entre otras cosas, qué secuelas pueden resultar de estos síntomas.
El neurólogo Jaderson Costa da Costa, que coordina el grupo, señala que entre los casos más graves observados en el Hospital São Lucas, en Porto Alegre, están las convulsiones, casos del síndrome Guillain-Barré (que ataca el sistema nervioso y causa debilidad y hormigueo en las extremidades) y encefalitis, la inflamación del cerebro.
Un estudio reciente de la University College de Londres puso el foco en un caso de encefalitis severo y raro que ha afectado a algunos pacientes con covid-19, la encefalomielitis diseminada aguda.
Otra complicación neurológica que los médicos han identificado en pacientes con casos severos es la incidencia de apoplejías.
Sistema vascular
Por alguna razón que los científicos aún desconocen, el SARS-CoV-2 aumenta la tendencia de la sangre a coagularse.
Tanto que un fragmento de proteína usado para el diagnostico de la trombosis, el dímero D, se convirtió en una señal de la gravedad de pacientes con covid-19.
«Cuando está alto, es señal de una posible evolución a un estado más grave«, explica el neumólogo del centro Fleury João Salge.

La coagulación incontrolada puede llevar a la trombosis venosa o bloqueo de una vía sanguínea, que puede llevar a que se produzca un derrame cerebral, una embolia pulmonar o necrosis de las extremidades, llevando a la necesidad de amputación, que también se ha dado en pacientes con covid-19.
«Esta dicotomía entre ‘murió’ o ‘sobrevivió’ es errónea«, dice el neumólogo Gustavo Prado, alertando sobre la necesidad de hablar de la rehabilitación de los que se recuperan.
En su opinión, el amplio abanico de posibles secuelas del nuevo coronavirus y la cantidad de población afectada debería convertir el proceso de recuperación en un asunto más amplio, con una estrategia de salud pública y asistencia social que incluya a personal sanitario de diferentes ámbitos.














