Como especialista en física enfocada en la ciencia de los materiales, la doctora mexicana Mónica Olvera trabajaba en sus propios desarrollos tecnológicos hasta que la pandemia de covid-19 cambió las cosas.
Un familiar suyo enfermó de gravedad en México, lo cual llevó a la científica a enfocar sus estudios en entender cómo el virus SARS-CoV-2 interactúa con el cuerpo humano a un nivel físico-biológico.
«Yo no tenía nada que ver con medicina. Yo soy científica en ciencia de materiales. Pero a la hora de ver este problema tan fuerte, entramos en acción», dice a BBC Mundo la especialista.
Su equipo en la Universidad Northwestern (Estados Unidos) analizó las diferencias entre el coronavirus que causó la epidemia SARS de 2003 y el causante de la enfermedad covid-19.
Y encontró un punto débil con el que se le puede atacar.
«Estamos bloqueando el virus», señala al explicar cómo su experimento a nivel molecular ha reducido de manera inicial en 30% la conexión del patógeno con los receptores humanos.
«Antes de entrar el virus (en el cuerpo), sí podemos atacarlo para que ya no tenga tanta energía de atracción, que no sea capaz de infectar. Y si entra, que esté bloqueado el sitio», explica la científica.
«Es otra manera de curar. Esto no son anticuerpos [como los de las vacunas], los cuales tienen el problema de que pueden hacer resistente al virus. Hay muchos casos en los que los virus se vuelven resistentes a los anticuerpos», añade.
En tres meses Olvera espera diseñar un polímero -un compuesto químico- que triplique la efectividad del bloqueo y que esto se convierta en una forma de proteger al cuerpo de un virus tan contagioso como el SARS-CoV-2.
¿Cuál fue el hallazgo?
El SARS-CoV-2 ingresa al cuerpo a través de sus proteínas S, que hacen contacto con la enzima convertidora de angiotensina (AC2) de las células humanas.
Las células AC2 también están presentes en el corazón, en el estómago, en el riñón, «por eso cuando uno se infecta (con el virus SARS-CoV-2, este) puede dañarlos», explica Olvera.
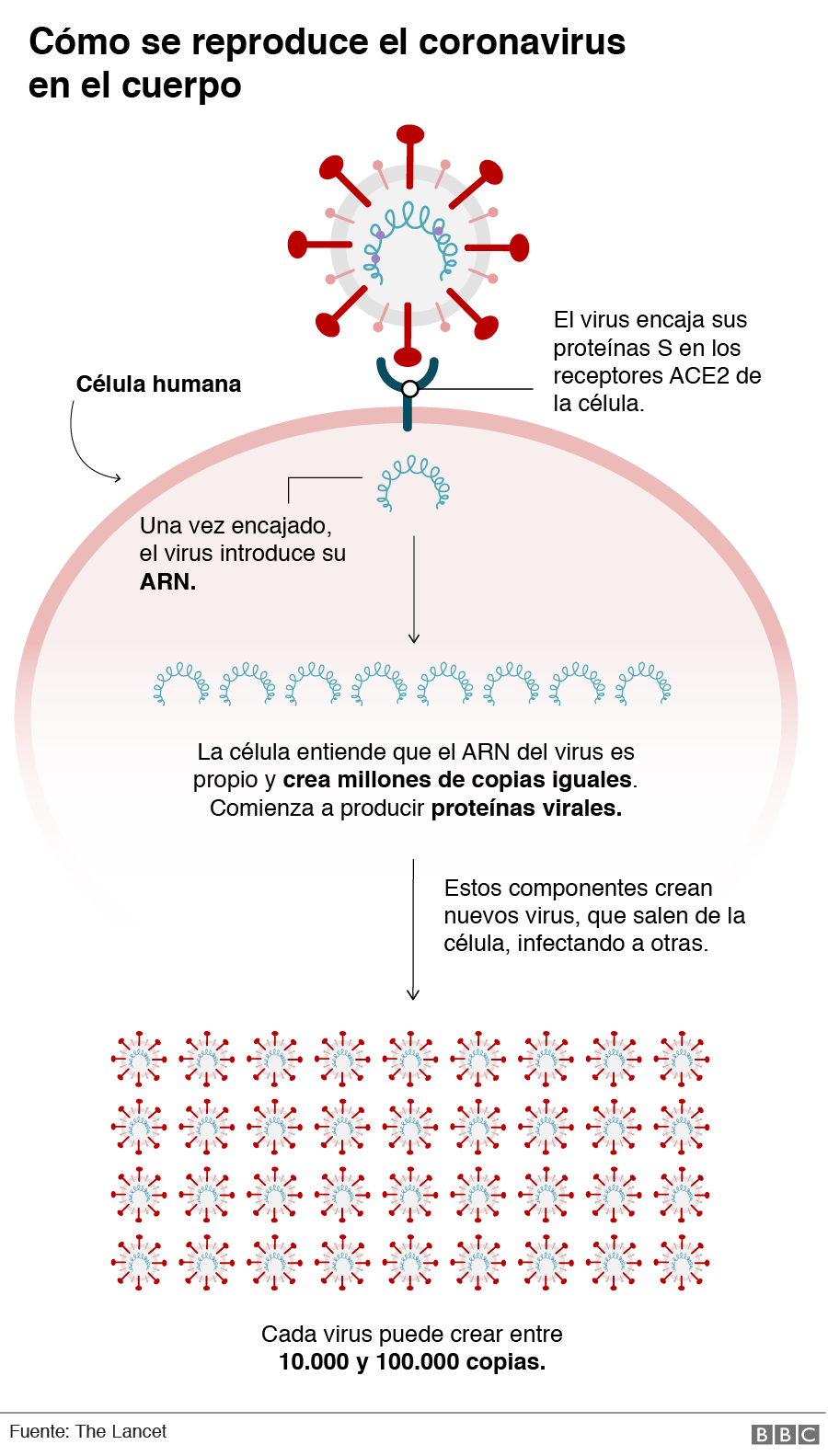
Así que en su estudio, hecho en colaboración con el doctor Baofu Qiao, detectó que el SARS-CoV-2 tiene conexiones con cargas positivas en la proteína espiga (o spike) de su corona que pueden ser bloqueadas.
«La energía de atracción entre ese grupo que está en la spike y las células epiteliales era más débil en el primer coronavirus que en el SARS-CoV-2″, explica Olvera.
«Nos dimos cuenta de que si mutábamos los que no estaban en el de 2003, la atracción con el receptor bajaba. Nada más lo mutamos y bajó muchísimo su atracción«, añade.
El trabajo de bloqueo se dio en uno de los tres grupos de la proteína espiga, lo que redujo en un 30% la capacidad del virus para conectarse con el receptor, en este caso las células del cuerpo.
A diferencia de otras investigaciones, Olvera y Qiao detectaron un sitio con carga positiva, llamado sitio de escisión polibásico, a 10 nanómetros (algo sorprendentemente «lejano» de la base, en términos de esas mediciones) en la proteína espiga.
Así que si se obtiene un polímero que bloquee los tres grupos, como lo están investigando, el resultado podría triplicarse y hacer que el nuevo coronavirus tuviera muy poca oportunidad de atacar al organismo.
«Yo quiero diseñar uno que ataque a todos. Es muy complicado, es un diseño difícil. Pero la idea es crear una protección bajo un diseño que funcione y quede probado en un laboratorio», señala la científica.
¿Cómo puede adoptarse en la medicina?
El proceso de crear un polímero que actúe contra las espigas del SARS-CoV-2 puede tomar de dos a tres meses.
Una vez creado, habría que elegir un medio de administración. Olvera considera que podría funcionar a través de un aerosol, con las ventajas que eso tiene.
«Los virus son tremendos. Pueden usar las cápsidas [estructuras] de otros virus y el ARN, duplicarse y mutar», advierte.

Y es que las vacunas en las que trabajan a contrarreloj varios países y organizaciones enfrentan el problema de que los anticuerpos que generen puedan ser inefectivos ante mutaciones del SARS-CoV-2.
«Nosotros queremos crear algo que no sea biológico, que no cree resistencia. Evitar que el virus encuentre otras maneras de salir adelante. Creemos que puede ser una manera de debilitar el virus, diferente a lo que se está haciendo», añade.
Si las mutaciones mantuvieran los mismos grupos polibásicos para atraer células receptoras del cuerpo, el remedio seguiría funcionando.















